Saiba o que é permitido consumir e usar e o que deve ser evitado durante o aleitamento materno
Durante o período da amamentação, a mulher, assim como na gravidez, precisa tomar cuidado com o que consome, seja alimentos, bebidas ou produtos, como cosméticos, pois as substâncias chegam ao bebê por meio do leite materno.
Durante a amamentação, a atividade metabólica da mulher aumenta e ela gasta mais calorias. Por isso, é fundamental que a mãe se alimente bem e com alimentos saudáveis. Portanto, a dica da Referência Técnica Distrital colaboradora em ginecologia, Fabyanne Mazutti, é investir no consumo de proteínas, como carnes magras, ovos e leguminosas. Além disso, ela indica a ingestão de fibras, pois proporcionam saciedade, e o consumo de carboidratos integrais e verduras, frutas e legumes. Por fim, não esqueça de se alimentar a cada três horas, destaca a especialista.
A RTD também alerta sobre o perigo de tomar qualquer remédio por conta própria quando se está amamentando, ainda que seja um medicamento fitoterápico. “Converse com seu médico. Pergunte sobre tudo, não use nenhum medicamento sem orientação. No caso de cremes e outros cosméticos, também é preciso ter cuidado. Por exemplo, é natural que a mulher queira elevar sua autoestima e busque recursos cosméticos ou estéticos. Por isso, é importante consultar o médico.”
Por outro lado, em caso de necessidade de tomar medicações, a especialista tranquiliza as mães que amamentam. Ela explica que até alguns antibióticos são liberados, tudo com a devida orientação médica.
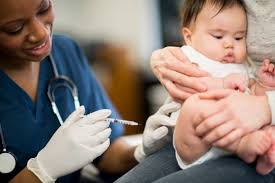
Vacinas em dia
A amamentação é uma forma de ligação direta entre mãe e filho, portanto, é importante que ela esteja em dia com a saúde e que o calendário de vacinas esteja completo. “O leite materno é importante justamente porque carrega um grande repertório de anticorpos, acumulados ao longo da vida da gestante”, explica a médica.
Inclusive para quem amamenta, ela reforça que as vacinas são seguras. “A vacina contra a covid-19, por exemplo, que é uma dúvida de muitas mães, é aplicada em lactantes desde que elas foram aprovadas ao redor do mundo. O que a gente observa é que são tão seguras quanto para qualquer outra mulher, não há nenhum risco específico envolvendo lactantes que passaram do período do puerpério.”
Benefícios
Além de essencial para o bebê, amamentar também é bom para a saúde da mulher, pois reduz o sangramento pós-parto e diminui as chances de desenvolver câncer de mama, ovário, diabetes e infarto do coração. A amamentação ainda ajuda a eliminar o peso ganho durante a gravidez.
Para se preparar para a amamentação, a RTD afirma que é fundamental ter informações ainda na gestação. “O Sistema Único de Saúde (SUS) oferece um pré-natal de qualidade, com uma equipe multiprofissional que conversa com a família gestante – afinal, a responsabilidade não é só da gestante -, e a prepara para as demandas que vão chegar junto com o bebê”, diz.
Dicas para a amamentação:
- A amamentação não deve doer e nem machucar o peito. Se está machucando, é importante procurar ajuda em uma Unidade Básica de Saúde (UBS) ou Banco de Leite Humano.
- Ofereça somente leite materno até os 6 meses de vida do bebê. Não dê água, chás, outros leites ou qualquer outro alimento nesse período.
- O leite materno nunca é fraco, ele é sempre adequado ao desenvolvimento do bebê. Nos primeiros dias, a produção é pequena e esse leite, chamado de colostro, tem alto valor nutritivo, suficiente para atender às necessidades do bebê.
- Nos primeiros meses, o bebê ainda não tem horário para se alimentar. Ele deve mamar sempre que quiser.
- A pílula contraceptiva só pode ser administrada 40 dias após o nascimento da criança. Deve-se ter atenção na composição do medicamento, pois nem todos são liberados durante a amamentação.
- Encontre um lugar reservado em casa, tire o sutiã e tome sol nos seios. Os médicos indicam uma exposição de dez minutos por dia. O horário ideal é entre 8h e 10h ou entre 15h e 16h.
- Evite sutiãs ou cintos de seguranças que comprimam muito a mama, a pressão favorece a retenção láctea.
- Não use medicamentos sem prescrição de um médico. Alguns podem interferir na amamentação. Também é preciso ter cuidado com produtos cosméticos, inclusive protetor solar, e verificar se o uso é indicado.
- Não é recomendado fazer dietas restritivas para emagrecimento. A mulher que amamenta precisa ter uma alimentação saudável.
- A orientação é não consumir bebidas alcoólicas e cigarros.
Fonte: Principais cuidados durante o período de amamentação – Secretaria de Saúde do Distrito Federal