No meu primeiro dia em Salvador, fui assaltado com uma faca: rapidamente percebi que tinha muito a aprender sobre viajar sozinho. Eu não sabia muito sobre onde estava e não tinha planos para onde iria em seguida, mas não estava tentado a voltar para casa, porque já tinha passado por coisas muito piores.
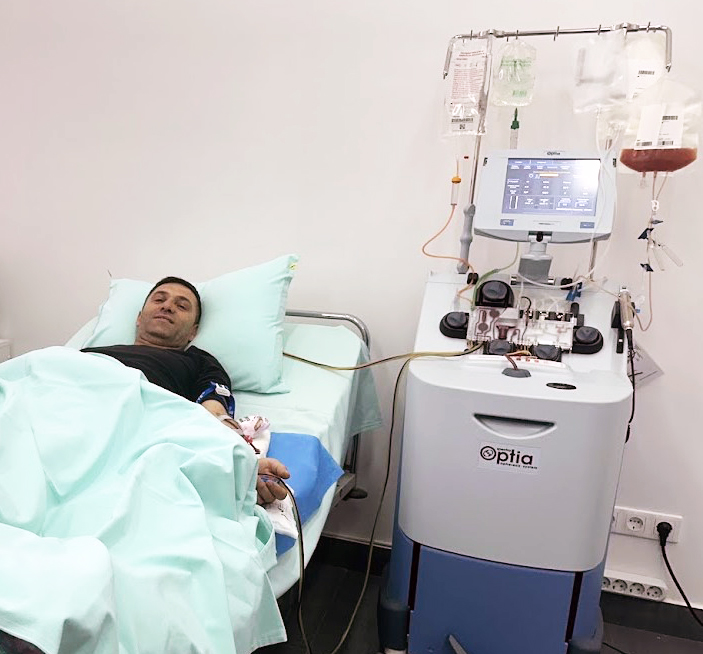
Em abril de 2015, passei por um transplante de células-tronco no hospital St Bartholomew em Londres. Depois de ser diagnosticado com câncer testicular e passar por quimioterapia, meu sistema imunológico não estava funcionando bem e sofri várias infecções. Os médicos me disseram que um transplante de células-tronco era minha melhor opção para voltar a ter uma saúde decente para que eu pudesse continuar lutando contra o câncer que havia se espalhado para meu peito e abdômen.
No entanto, depois de uma semana no hospital, comecei a piorar rapidamente. A primeira infusão de células-tronco, que foram colhidas do meu próprio sangue (um transplante autólogo ), não funcionou, e peguei infecções que me deixaram entrando e saindo da consciência. Nos dois meses seguintes, meu peso caiu para 45 kg (7st) e eu estava com dores constantes e excruciantes. Agora era um caso de tentar urgentemente encontrar um doador de células-tronco com células que fossem compatíveis com as minhas para tentar um segundo transplante (que pode funcionar quando as células do próprio paciente falham; infelizmente, minha mãe e meu irmão não eram compatíveis).
O câncer não era mais um problema; era o sistema imunológico do meu corpo que me mataria. Minha família começou a temer o pior. Em um momento, lembro-me de chegar e ver todas as enfermeiras da enfermaria em pé ao lado da minha cama chorando. Elas achavam que era a última vez que me veriam e eu não tinha certeza se tinha forças para continuar lutando. Os médicos me disseram que eu tinha duas semanas de vida.
Então, a instituição de caridade Anthony Nolan milagrosamente encontrou um compatível para mim, que rapidamente passou pelo doloroso procedimento de coleta de células-tronco. Em julho de 2015, eu estava lentamente começando a me recuperar. Depois de passar mais de dois meses na cama, tive que aprender a andar novamente e, em agosto de 2015, poucos dias antes do meu aniversário de 38 anos, recebi alta.
Emergi com um novo respeito pela vida e percebi que precisava aproveitar ao máximo o tempo que me restava. Minha mente corria com ideias para correr maratonas e ver o mundo, mas primeiro meu corpo tinha que se atualizar: eu mal conseguia subir as escadas até meu apartamento no primeiro andar.
Entrei em contato com meu doador de células-tronco para agradecê-lo e ele respondeu com uma nota que me disse para ir e viver minha vida, já que esse seria o maior agradecimento que ele poderia receber. “Foi um prazer doar”, ele me disse. “Abrace o futuro e viva cada dia ao máximo.” Isso acendeu um fogo em mim para me reabilitar e sair para o mundo, assim como para retribuir algo.
Em 2023, eu estava forte o suficiente para viajar e, mesmo depois de ser assaltado em Salvador, estava determinado a continuar. Trabalhei meu caminho pelo Brasil, Equador, Colômbia, Argentina, Peru e Venezuela. Subi montanhas e testemunhei a vida selvagem mais incrível da Amazônia. Quase nunca estava sozinho – fiz amizade com outros viajantes do mundo todo e fiquei honrado com a generosidade dos moradores locais quando fiquei em suas casas.
No Equador, conheci um alasquiano chamado Craig, que administra um albergue na sombra da montanha Cotopaxi, e ele se tornou meu “passeio ou morra” – ou seja, uma pessoa que é um espírito afim. Fizemos trilhas juntos, compartilhamos histórias de vida e sempre seremos amigos agora.
Quando cheguei à marca de 116 dias, eu estava em um ônibus noturno viajando pela Argentina e pensei: Ainda não posso voltar para casa. Ainda havia muito para ver e a viagem tinha se tornado uma experiência de afirmação da vida.
No total, viajei por 414 dias, passando por 10 países, sendo assaltado três vezes e tendo um acidente de moto. Em um ponto, me perdi em uma caminhada na Colômbia e quase morri de desidratação, mas consegui encontrar meu caminho novamente. O Steve que voltou não era o Steve que foi embora. A vida é preciosa e eu quero maximizá-la. Às vezes me sinto culpado por estar vivo enquanto amigos e até minha mãe já faleceram, mas devo a eles viver.
Atualmente, estou me preparando para retornar ao Equador para visitar Craig e finalmente chegar ao topo do Monte Chimborazo, a montanha mais alta do país. Posso não chegar ao topo, mas mal posso esperar pela jornada.