O fator masculino está em geral associado a várias irregularidades nos parâmetros seminais (número de espermatozóides, motilidade e morfologia). Geralmente os casos de parâmetros seminais ruins (oligospermia, astenozoospermia, teratozoopermia ou azoopermia) estão relacionados com problemas genéticos.
– PESQUISA DE MICRODELEÇÕES NO CROMOSSOMO Y
Uma das causas encontradas para a causa de oligospermia ou azoospermia é devida à presença de microdeleções na região AZF (Fator de azoospermia) localizada no braço longo do cromossomo Y (Yq).
A região AZF está subdividida em 3 sub regiões, cada uma delas contendo informações genéticas específicas. A ausência total ou parcial dessas informações compromete a espermatogênese em maior ou menor grau. Quando alguma dessas regiões está ausente, dizemos que o homem é portador de uma microdeleção em seu cromossomo Y.
Existe um teste molecular que é realizado através de uma técnica chamada de PCR (reação em cadeia da polimerase) capaz de identificar especificamente as regiões do cromossomo Y que se deseja avaliar. Este teste é indicado para pacientes com baixa ou nenhuma produção de espermatozóides.
Importante ressaltar que mesmo tendo a presença de microdeleções, dependendo da região que foi deletada é possível encontrarmos espermatozóides para uso em técnicas de Reprodução Assistida. Entretanto, o casal deve estar ciente que esse é um fator hereditário, ou seja, se a mulher engravidar e nascer um filho homem este também será portador da microdeleção.
– PGS – PESQUISA DE ANEUPLOIDIAS NOS ESPERMATOZÓIDES
A análise do espermatozoide pela técnica de hibridização por fluorescência de in situ (FISH) de homens inférteis com cariótipo normal mostrou aumento nos níveis de espermatozóides aneuplóides e diplóides em que os cromossomos sexuais são os mais afetados. Este aumento é maior em homens oligoastenoteratozoospérmicos graves, com menos de 5 milhões de espermatozóides / ml e em homens azoospérmicos.
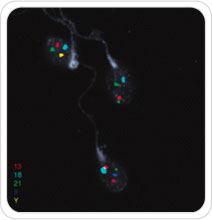
A presença de espermatozóides cromossomicamente anormais tem sido relacionado em abortos recorrentes e, mais recentemente, com repetitivas falhas de ICSI. O diagnóstico genético pré-implantatório para triagem de aneuploidias (PGS) tem sido proposta como uma ferramenta para detectar possíveis anormalidades cromossômicas no embrião antes da sua substituição ao útero. A aplicação da PGS, em casais com uma alta incidência de anormalidades cromossômicas ou espermatozoides com cariótipo 47, XYY revelou uma alta incidência de embriões cromossomicamente anormais e, consequentemente, permite melhorar a sua performance reprodutiva.
– TESTE DA ESTRUTURA DA CROMATINA DO ESPERMATOZÓIDE – TECE
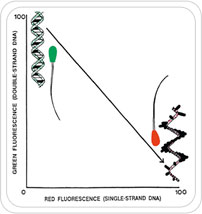
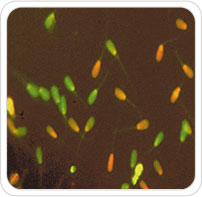
O TECE é uma medida estatisticamente significante da infertilidade masculina e mostra que a presença de altos níveis de fragmentação tem estreita relação com insucesso gestacional mesmo em pacientes com espermograma normal.
O valor de corte estabelecido para sub/infertilidade é de 30% para o Índice de Fragmentação do DNA (IFD). Valores acima deste limite não excluem a possibilidade de fertilização normal, desenvolvimento embrionário e uma gestação a termo, porém esta associado com uma redução significante de gestação e aproximadamente o dobro de abortos.
Além disso, o TECE avalia também a porcentagem de espermatozóides imaturos, mostrando (quando superior a 15%) uma fertilização reduzida e indicando ICSI.
A fragmentação do DNA pode resultar de múltiplos fatores como: dieta, uso de drogas, febre alta, temperatura testicular elevada, poluição, fumo e idade avançada. Com exceção da idade, a exposição a estes fatores pode ser transitória, havendo uma melhora da fragmentação do DNA com o decorrer do tempo.
Agende uma consulta para mais esclarecimentos sobre infertilidade, coleta de sêmen e espermograma.