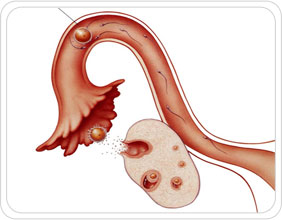
As histórias de mulheres que geram um bebê para outro casal são constantemente apresentadas em filmes e novelas, trazendo à tona a sempre polêmica questão da barriga de aluguel. Mas o termo, popularmente conhecido, não condiz com a realidade, já que no Brasil, onde o procedimento é regulamentado pelo Conselho Federal de Medicina (CFM), deve ser um ato voluntário e não pode ter caráter comercial. O termo mais adequado, portanto, seria Útero de Substituição ou Barriga Solidária. “É uma gestação que envolve o casal e uma mulher. O casal doa seus gametas, que serão fecundados in vitro e implantados no útero da mulher que vai gerar o bebê”, explica a ginecologista especialista em Reprodução Humana Paula Bortolai, da Criogênesis. Como funciona a Barriga Solidária De acordo com o Conselho Federal de Medicina (CFM), não é qualquer mulher que pode gerar o bebê. É preciso que haja um grau de parentesco com o casal. Pela nova regra, essa permissão foi ampliada para parentes de até quarto grau, como tias e primas. As regras do CFM determinam também o uso das técnicas de reprodução assistida por mulheres solteiras ou casais do mesmo sexo. No caso de casais masculinos, o óvulo para procedimento precisa ser de doadora anônima. “É feito um acordo entre o casal sobre quem doará o sêmen. A partir disso, busca-se uma doadora de óvulos anônima, e o útero precisa ser de familiar até o quarto grau de parentesco. Na falta de parentes, é imprescindível encaminhar o caso ao CFM, explicando a situação e pedindo autorização pra que outra pessoa, que não parente possa participar do processo. Por exemplo, uma amiga”, esclarece.
Direitos da mãe em casos de barriga de aluguel A prática, mesmo sendo feita dentro da lei, pode gerar alguns problemas. Um dos mais comuns é quando a dona da barriga desiste de entregar a criança por causa do laço afetivo criado durante a gestação. “Os especialistas envolvidos no processo aconselham o casal e a responsável por gerar a criança a buscarem ajuda médica, psicológica e jurídica. A gestante não tem direito sobre a criança, assim como a herança ou a custódia. Ela terá direito a todo acompanhamento médico antes e após o parto”, afirma a médica. A advogada Maysa Santiago, do Pedro Miguel Advogados Associados, explica como funcionam as questões jurídicas: “Se o casal for o dono do material genético doado, eles têm direito ao filho, mas será preciso intervenção judicial para obter a guarda. Caso a dona da barriga queira ficar com o bebê e o material genético tenha sido retirado de um banco de óvulo ou esperma, a criança poderá ficar com ela e a justiça irá disponibilizar indenização ao casal por conta da expectativa frustrada”, diz.
Veja mais em: //www.noticiasereceitas.com/barriga-solidaria-como-funciona/